Unha placa ungueal sa é sempre transparente, incolora e a súa superficie é lisa. É dicir, grazas aos capilares situados baixo a placa ungueal, que brillan a través dela, aparece rosa. Pero por algún motivo, ás veces comezan a aparecer no grosor da unha manchas brancas ou amarelas que, a medida que aumentan, toman a forma de sucos lonxitudinais. Movéndose lentamente desde o bordo libre ata a cutícula, irán adquirindo gradualmente unha cor amarela ocre. Danos por fungos nas uñas. Conectándose entre si e aumentando de tamaño, son capaces de capturar toda a placa ungueal ata o pregamento posterior da unha. Debido ao desenvolvemento de masas córneas na zona do leito ungueal, a unha faise máis espesa, o bordo libre da unha pode separarse do leito ungueal. Pronto desaparece o brillo da unha e o bordo libre faise irregular. Nalgúns pacientes, a placa ungueal pode separarse da cama, deixando ao descuberto unha colección de masas córneas que se desmoronan. A cor das placas ungueais afectadas varía de marrón-amarelo a gris.
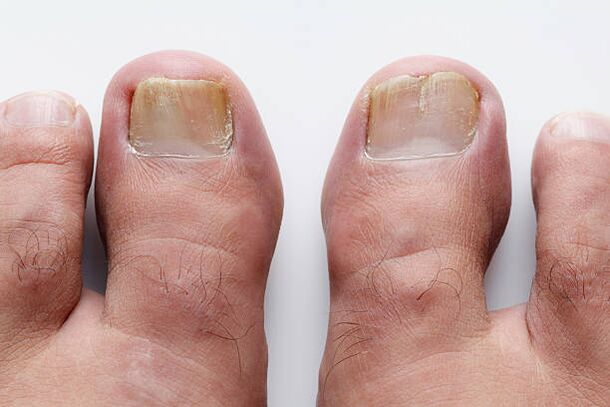
Todos os cambios descritos ocorren con máis frecuencia coa onicomicose. Este termo apareceu en 1854 para referirse ás lesións nas unhas causadas por fungos patóxenos. A onicomicose é unha enfermidade das unhas bastante común; ocorre nun 10-20% das persoas. As infeccións fúngicas dos pés son máis comúns nos países con climas fríos. Pero os zapatos incómodos e axustados crean beneficiosamente condicións para o desenvolvemento da infección, independentemente das condicións climáticas. O risco de contraer onicomicose aumenta coa idade, polo que a onicomicose é máis frecuente nas persoas maiores. As fontes de infeccións por fungos son piscinas, ximnasios, duchas compartidas, baños, vestiarios, dormitorios, calzado incómodo que comprime o pé, insuficiencia arterial ou venosa, inmunodeficiencia, diabetes mellitus. E, por suposto, podes infectarte nun salón de pedicura ou manicura. A onicomicose das mans, especialmente as causadas por fungos parecidos a lévedos, é máis común nas mulleres que manteñen as mans durante moito tempo en auga ou auga con xabón, ou traballan con azucres, produtos lácteos ou antibióticos.
Na maioría dos casos, as uñas están afectadas por dermatofitos, moitas veces por fungos parecidos a lévedos e con menos frecuencia por mofos. Os principais axentes causantes da onicomicose son os fungos dermatofitos. A súa participación é de ata o 90% da masa total de infeccións por fungos. Os patóxenos máis comúns da onicomicose son T. rubrum (cerca do 80% dos casos) e T. mentagrophytes var. Interdixital (10-20%). Como regra xeral, primeiro afectan os espazos entre os dedos e despois as uñas. Polo tanto, é importante previr a infección da pel. A candidiase pódese contraer polo contacto con alimentos ricos en hidratos de carbono. Ademais, os fungos do mofo viven no chan, polo tanto, o axente causante da onicomicose do mofo está no ambiente externo e adoita adherirse a unha uña xa cambiada. Moitos científicos cren que esta enfermidade é menos contaxiosa.
A división clínica da onicomicose está asociada coa posible vía de penetración do fungo na unha. Distínguense subungueal lateral distal, superficial branco, subungueal proximal e onicomicose distrófica total. Na maioría das veces, os fungos patóxenos instálanse no espazo subungueal. Desde aquí son capaces de penetrar no leito ungueal. Baixo a influencia dos dermatofitos, as células epiteliais do leito ungueal producen queratina suave que, cando se acumula, levanta a placa ungueal. A hiperqueratose caracterízase por unha cor esbrancuxada da lesión. A queratina suave promove o crecemento de fungos - prodúcese un círculo vicioso. A placa ungueal, formada por queratina dura, non cambia nun primeiro momento, pero despois os dermatofitos crean unha rede de aire de túneles, e despois de que esta rede se fai suficientemente abundante, a unha perde a súa transparencia. Moitas veces a infección esténdese ao longo dos sucos lonxitudinais da unha. A infección da matriz - a zona de crecemento - con fungos provoca varios cambios distróficos na unha.
A rubromicose (causada por T. rubrum) afecta ás uñas dos pés e moitas veces ás mans. Máis do 90% dos pacientes experimentan aumento da sequedade e aumento da queratinización da pel das mans e dos pés. Mentres manteñen a súa forma e tamaño, as placas das uñas poden cubrirse de manchas e raias de cor branca ou amarela. Non hai molestias asociadas a esta enfermidade, e os pacientes non sempre notan estes cambios (tipo normotrófico). Co tipo hipertrófico, é posible un engrosamento significativo das placas das uñas debido á acumulación de masas córneas baixo elas. Eles vólvense aburridos e desmoronanse facilmente. Con tales cambios nas placas ungueais, os pacientes adoitan queixarse de dor nos dedos dos pés apretados polos zapatos ao camiñar. As uñas con rubromicose fanse significativamente máis espesas e curvas, parecidos ás garras dos paxaros (onicogrifosis micótica). Co tipo de lesión onicolítica, as placas ungueais fanse máis finas e moitas veces, xa ao comezo do proceso, sepáranse do leito ungueal no lado do bordo libre. A parte separada vólvese aburrida e moitas veces adquire unha cor gris sucia. A parte proximal da uña, especialmente as situadas máis preto da lúnula, conserva a súa cor natural durante moito tempo. Nas áreas expostas do leito ungueal fórmanse capas de masas hiperqueratósicas bastante soltas.
O pé de atleta adoita desenvolverse en pacientes con sudoración excesiva dos pés. O pé de atleta comeza a maioría das veces no lado dos bordos libres ou laterais do primeiro ou quinto dedo. O axente causante do pé de atleta (T. mentagrophytes var. interdigitale) é un dos patóxenos fúnxicos máis agresivos das infeccións das estruturas córneas.
Fungos de levadura Candida spp. representantes da microflora humana normal. Estudos europeos mostran que a infección por candida provoca onicomicose dos pés nun 5-10% e das mans nun 40-60% dos casos. A enfermidade prodúcese cando o sistema inmunitario está debilitado e a composición normal da microflora é perturbada. A onicomicose candida desenvólvese con máis frecuencia en persoas que padecen diabetes mellitus, obesidade e diminución da función tiroidea. Con candidíase, o vermelhidão e a dor dos dobras das uñas preceden o dano das placas ungueais. A inflamación, o cambio de forma e o engrosamento das cristas conducen á separación da cutícula da superficie da placa. Como resultado, os fungos entran na matriz ungueal e desde alí penetran na placa e no leito ungueal. A onicomicose, combinada coa paroniquia, tamén se observa con infeccións non dermatofitas, por exemplo, estreptocócica.
Coñécense máis de 40 tipos de fungos de mofo, axentes causantes da onicomicose. Algúns deles son habitantes do solo, que se atopan en todas partes do medio ambiente e afectan ás uñas saudables. Pero con máis frecuencia, as placas ungueais xa cambiadas inféctanse. Estes cambios poden ser causados por dermatofitos ou ocorrer como resultado dun dos numerosos procesos dexenerativos que conducen á deformación e, o máis importante, á interrupción da microestrutura tanto do leito ungueal como da propia uña.
A onicomicose, causada por fungos de mofo, adoita aparecer nos pés. O cadro clínico pode corresponder externamente a cambios en varias dermatoses, por exemplo, a psoríase, o que leva a erros de diagnóstico e tratamento ineficaz. Polo tanto, é necesario realizar probas de laboratorio. A parte afectada da placa ungueal é tratada con solucións especiais e examinada cun microscopio. O diagnóstico confírmase cando se detectan filamentos de micelio dun fungo patóxeno. O tipo de patóxeno determínase cultivando un cultivo de fungos nun medio nutritivo.
A onicomicose non desaparece espontáneamente. Se non se trata, a infección pode comezar a afectar rapidamente as uñas unha por unha. Para o tratamento, úsanse medicamentos antifúngicos especiais externos e sistémicos (orais).
Tratamento de infeccións por fungos nas unhas
Segundo os datos, a placa ungueal nas mans crece 2-4,5 mm ao mes, e nos pés unha vez e media máis lento. Unha placa ungueal completa nas mans pode crecer en 4-5 meses, e nos pés en 11-17. As uñas de diferentes dedos medran a diferentes ritmos; as uñas dos dedos gordos medran máis que outras. Dado que as uñas crecen lentamente, ao analizar a eficacia dun curso de tratamento non hai que centrarse na condición externa das uñas; o resultado acadado pódese determinar só despois de recibir os resultados das probas de microscopía e do cultivo. Os axentes antifúngicos sistémicos non deben usarse máis do recomendado nas instrucións se os resultados do cultivo ou do microscopio son negativos. En caso contrario, pode continuar o tratamento ou cambiar o antibiótico. A terapia externa crea unha capa protectora na superficie da unha, cunha alta concentración de axente antifúngico. A principal vantaxe da terapia local é a seguridade, a ausencia de efectos tóxicos e secundarios.
A desvantaxe da terapia externa local é o feito de que o medicamento non sempre chega ao axente causante da infección: o fungo, que se atopa na placa ungueal e na matriz. Para destruír o patóxeno, elimínase a placa da unha ou prescríbense medicamentos para suavizalo. Os medicamentos utilizados externamente, por exemplo, vernices, só poden ser eficaces nas fases iniciais. Utilízanse durante moitos meses. Cando a matriz da unha está danada, os tratamentos locais para a onicomicose son ineficaces. Ademais, os pacientes non sempre seguen sistemáticamente as instrucións do médico. Se a maioría das uñas están afectadas, débense prescribir axentes sistémicos.
Cun enfoque sistémico do tratamento, os medicamentos penetrarán na superficie das uñas a través do sangue. Moitos deles acumúlanse na matriz e permanecen alí mesmo despois de completar o tratamento. Unha limitación da terapia sistémica é o desenvolvemento de efectos secundarios e tóxicos, por exemplo, a hepatite, asociada ao uso de medicamentos a longo prazo durante meses. Non se recomenda a terapia sistémica para mulleres embarazadas ou lactantes, persoas con enfermidades hepáticas ou alerxias aos medicamentos. Actualmente, apareceron medicamentos antifúngicos modernos e métodos progresivos para o seu uso, polo que o risco de efectos secundarios e reaccións tóxicas reduciuse significativamente. Aínda que permanecen casos de terapia ineficaz. Máis frecuentemente están asociados á infección simultánea da placa ungueal con varios tipos de fungos patóxenos, unha concentración insuficiente do medicamento na placa ungueal (debido á prexuíza da absorción do medicamento no tracto gastrointestinal do paciente, diabetes, obesidade, mal fluxo sanguíneo nas extremidades) ou o incumprimento do réxime de drogas por parte do paciente.
Ao seleccionar o tratamento, sistémico ou local, é importante ter en conta todas as enfermidades concorrentes, a resistencia do corpo, o estado dos vasos sanguíneos das extremidades e as características metabólicas. Sen corrixir o seu benestar xeral, é moi difícil conseguir resultados rápidos e de alta calidade no tratamento da onicomicose, e evitar recaídas e reinfeccións.
Para reducir a incidencia da onicomicose, é necesario levar a cabo un tratamento oportuno das enfermidades fúngicas da pel, non usar zapatos doutra persoa, controlar a hixiene da pel dos pés, con visitas regulares a duchas en ximnasios, piscinas e establecementos similares, e utilizar medicamentos antifúngicos locais. É necesario manter limpas as zonas comúns, así como realizar exames preventivos do persoal e dos visitantes. Nas salas de manicura e pedicura é imposible atender, e moito menos tratar, pacientes con onicomicose. Os equipos necesarios para traballar cos clientes deben esterilizarse e utilizar o máximo posible materiais desbotables.




















